El quinto metatarsiano es el hueso largo de la parte exterior del pie que se conecta con el dedo meñique del pie y forma un trípode junto al calcáneo y la cabeza del hallux. A pesar de tener un tamaño pequeño, este hueso es importante para poder realizar movimientos en las actividades diarias y físicas.
¿Cómo se fractura?
La fractura del quinto metatarsiano se produce básicamente por tres mecanismos.
Una entorsis o esguince del tobillo, una contusión o traumatismo directo sobre el quinto metatarsiano o una sobrecarga ósea progresiva secundaria a la actividad física (stress óseo).
Según el tipo de mecanismo es se producirá un tipo u otro de fractura. Es importante saber el mecanismo y la causa de la fractura del quinto metatarsiano para planificar el tratamiento final.
Tipos de fracturas
- Fractura por avulsión: En una fractura por avulsión, un tendón o ligamento arranca un pedazo pequeño de hueso de la porción principal del mismo. Este tipo de fractura es el resultado de una lesión en la cual el tobillo se gira hacia adentro. Las fracturas por avulsión a menudo se las pasa por alto cuando ocurren con un esguince de tobillo. Se produce por una inversión brusca del pie (llevar el pie hacia dentro) por falta de recepción al caer sobre el pie o por una torcedura tras un salto o una mala pisada en terreno irregular. Para evitar este movimiento de inversión, los músculos peróneos se contraen de forma brusca y uno de ellos el peróneo lateral corto arranca el hueso en el que se inserta (la base del quinto metatarsiano).
- Fractura de Jones: Las fracturas de Jones ocurren en un área pequeña del quinto metatarsiano, la cual recibe menos sangre y está, por lo tanto, más propensa a tener dificultad para sanar. Una fractura de Jones puede ser una fractura por compresión (una rotura muy fina y pequeña que ocurre a lo largo del tiempo) o bien una fractura aguda (repentina). Las fracturas de Jones son causadas por el uso excesivo (stress), compresión repetida o traumatismo. Son más frecuentes y más difíciles de tratar que las fracturas de avulsión.

Síntomas
El síntoma más frecuente es el dolor inmediato en la zona afectada que viene acompañado con una inflamación, para luego aparecer un hematoma. La rigidez del pie se da rápidamente de haber sucedido la fractura. En muchas ocasiones este dolor es leve y permite seguir caminado o incluso corriendo. Con las horas el dolor incrementa y aparece una inflamación en la zona lateral que incluso deja a la persona sin poder caminar.
Evaluación clínica
Los pacientes típicamente presentan inflamación y dolor puntual a la palpación en la zona de fractura. El examen neurovascular es importante, así como la evaluación de la lesión de partes blandas y de la capacidad de deambulación.
Evaluación por imágenes
En las lesiones aisladas del pie deben realizarse radiografías en carga en proyecciones anteroposterior y lateral. La proyección lateral es importante para evaluar el desplazamiento de las cabezas de los metatarsianos en el plano sagital. Las proyecciones oblicuas pueden ayudar a detectar fracturas mínimamente desplazadas.
Excepto en el caso de un traumatismo directo aislado, las radiografías iniciales deben incluir todo el pie para descartar otras posibles lesiones asociadas que puedan necesitar tratamiento.
La resonancia magnética y el cintigrama óseo con tecnecio pueden ayudar a diagnosticar una fractura por estrés oculta.
Tratamiento
Luego de saber la magnitud de la fractura, ya sea una rotura total o una fisura del hueso con desplazamiento o sin desplazamiento, las recomendaciones serán:
- Descanso absoluto, no pudiendo cargar ni hacer ningún esfuerzo que involucre al pie afectado.
El yeso será la mejor solución para el proceso de sanación del hueso. Esto depende de la gravedad de la lesión, en caso no fuera tan grave sería suficiente con inmovilidad por un par de semanas. Con este tipo de tratamiento un porcentaje muy alto de fracturas del quinto metatarsiano consolidan sin precisar una cirugía.
- Hoy en día en el caso de las fracturas de stress del quinto metatarsiano, que son el tipo de fracturas que se produce en deportistas, se recomienda la cirugía (tornillo sólido endomedular) para conseguir una rápida recuperación deportiva y que no se vuelva a fracturar en el futuro. El tiempo de recuperación deportivo acostumbra a ser de unos 3 meses.
Luego de la etapa de consolidación y aparición de callo óseo, el paciente comienza a trabajar junto al Kinesiólogo para empezar a restablecer los movimientos completos de los músculos y tendones, inmóviles durante la etapa del yeso, y seguir progresando hasta la vuelta al deporte.
En algún momento todos hemos tenído ese dolor muscular intenso que surge una vez que empezamos a hacer ejercicio. Puede aparecer cuando retomamos el deporte después de un período de inactividad, cuando realizamos una nueva rutina o cuando hacemos actividad física intensa o poco habitual.
Ese dolor se denomina dolor muscular de aparición tardía o DOMS (delayed onset muscle soreness) comúnmente es llamado agujetas.
Siempre se ha dicho que las agujetas eran producidas por una cristalización del ácido láctico causado por el ejercicio muscular intenso, y de ahí el nombre de agujetas (pinchazos de estos cristales que se sienten como agujas). Pero la realidad es que el ácido láctico no tiene la propiedad de cristalizarse y tampoco se acumula en ningún lugar específico sino que se distribuye rápidamente por todos los tejidos.
Las agujetas se producen cuando realizamos ejercicio principalmente anaeróbico, siendo la intensidad y el volumen significativamente mayor que lo habitual, por ejemplo: pesas, abdominales o carreras cortas e intensas.
Aparte del dolor muscular, más o menos intenso, las agujetas también provocan pérdida de movilidad articular (debido a la mayor rigidez muscular), así como también de la fuerza.
La duración de las agujetas dependerá de la intensidad del entrenamiento y del número de microfibras dañadas. Lo habitual es que los síntomas duren tres o cuatro días. Es bueno aclarar que las agujetas no inhabilitan la actividad física ni provocan impotencia funcional.
¿Cómo tratar las agujetas?
Existen muchas técnicas utilizadas para la recuperación de este tipo de dolor.
- Las agujetas se alivian con el movimiento porque al seguir ejercitando el músculo afectado la circulación sanguínea es mayor. Muchas veces el reposo aumenta el dolor y una actividad física suave aeróbica lo afloja.
- La crioterapia (baños de hielo) causan una pequeña estrangulación de los vasos sanguíneos, ayudando a reducir la inflamación alrededor del músculo afectado por el DMAR. Asimismo, esta técnica puede ayudar a aumentar la circulación, acelerando así el proceso de recuperación. No más de 20 minutos por aplicación.
- Los estiramientos ayudan a mejorar el rango de movimiento y relajación musucular.
- Masajes: tienen que ser suave y ayudan a mejorar el flujo sanguíneo hacia los músculos afectados.
Recomendaciones para prevenir este dolor muscular intenso
- Calentamiento previo: es mejor siempre comenzar con ejercicios suaves de movilidad y paulatinamente ir aumentando la intensidad.
- Los ejercicios aeróbicos (baja intensidad durante un tiempo prolongado como running, natación o ciclismo) son más benévolos que los anaeróbicos (pesas, ejercicios de fuerza).
- Una correcta hidratación antes, durante y post deporte resiste mejor el sobreesfuerzo.
- Alimentación equilibrada.
La rodilla del corredor es una de las lesiones más comunes en el mundo runner y algo menor en los ciclistas.
Se trata de una tendinitis de la cintilla iliotibial pudiendo ir acompañada de un proceso de bursitis.
La cintilla iliotibial forma parte del músculo Tensor de la Fascia Lata, dicho músculo tiene su origen en la espina iliaca anterosuperior y su inserción es, a través de la cintilla iliotibial, en el cóndilo externo de la tibia (en el Tubérculo de Gerdy).
Su principal función es la Abducción (separación) de la cadera y la estabilización de la rodilla por su cara externa.
La cintilla iliotibial es una estructura fundamental para mantener la estabilidad lateral de la rodilla durante la marcha, deslizándose continuamente entre la parte posterior y la anterior del fémur. Cuando la rodilla está estirada la cintilla iliotibial se encuentra por delante del cóndilo lateral externo pero cuando se flexiona la rodilla más de 30 grados la cintilla se hace posterior.
Durante la carrera, la cintilla iliotibial choca contra el cóndilo inmediatamente después de que el pie choque contra el suelo (se flexiona la rodilla). Si el movimiento es biomecánicamente correcto y no existe ninguna alteración de las estructuras implicadas la carrera se desarrollará con normalidad, pero existen una serie de factores de riesgo que pueden provocar ciertas alteraciones y la consecuente aparición de los síntomas.
Factores que la provocan:
- Desequilibrio muscular entre la musculatura aductora y abductora de la cadera
- Excesiva pronación o supinación del pie
- Asimetría o diferencia en la longitud de las piernas
- Debilidad de los abductores
- Genu varo
- No hacer los estiramientos de forma correcta
El dolor aumenta con las pendientes así como con un ritmo lento, porque aumenta el tiempo de contacto de la cintilla iliotibial con el cóndilo.
Se caracteriza por un dolor intenso y agudo en la cara lateral externa de la rodilla, que asimismo puede generar dolor a lo largo de todo el muslo, hasta la región lateral de la cadera, a nivel del trocánter. La aparición del dolor es gradual, aproximadamente a los 10-20 minutos de iniciado el entrenamiento, y no suele hacer daño inmediatamente al empezar el entrenamiento, sino que aparece a los pocos minutos, impidiendo que se pueda continuar con la carrera.
En la exploración lo normal es que encontremos una palpación dolorosa en toda la región lateral del muslo, especialmente a nivel lateral de la rodilla y de la cadera, aunque si nos apretamos fuerte a lo largo del trayecto muscular también puede ser doloroso, puesto que los denominados puntos gatillo del tensor de la fascia lata estarán activos.
Tratamientos:
Lo más importante es identificar el origen de la lesión y en base a eso aplicar el tratamiento que corresponda.
- Ejercicios específicos
- Terapias manuales
- Estiramiento
- Masajes
- Estudio de la marcha - Plantillas
Este tipo de lesiones, que si bien se da entre deportistas profesionales, afecta con mayor frecuencia a quienes sólo practican actividades físicas en forma ocasional, por lo que resulta importante tener en cuenta qué hacer frente a este tipo de lesión.
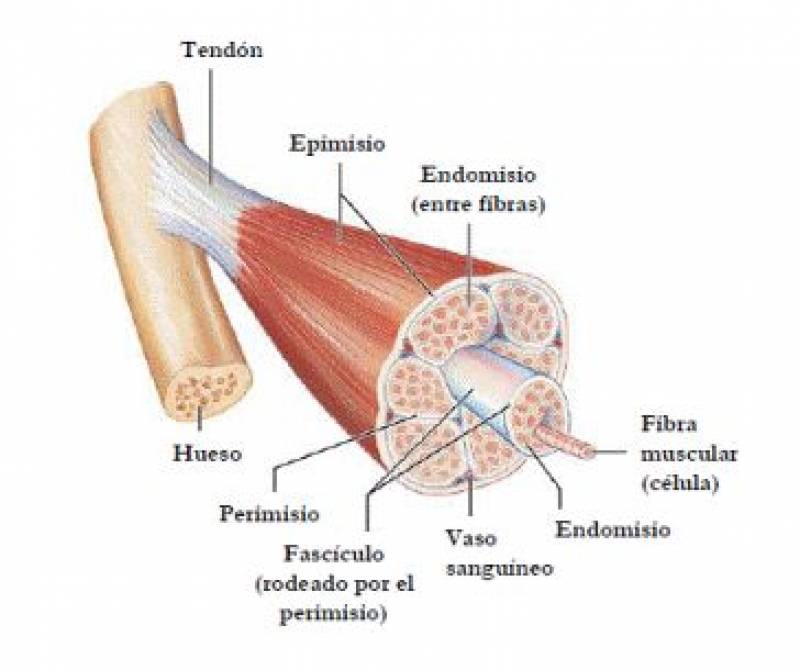
Los músculos son tejidos que se distinguen por su capacidad para estirarse y contraerse, y cuyas células, de forma alargada, se agrupan para formar fibras o fibrillas. A su vez, dichas estructuras se unen en fascículos, y varios de éstos son los que en última instancia constituyen al vientre o cuerpo muscular.
Gracias a esta constitución anatómica pueden actuar como "cuerdas" de notable resistencia que "tiran" de los huesos, cartílagos, articulaciones u otras estructuras, a fin de hacer posibles los miles de movimientos con que desempeñamos nuestras actividades: caminar, comer, conducir un automóvil, interpretar música con un instrumento, hacer arreglos en el hogar o utilizar la computadora.

Realizar ejercicio físico nos permite darle acondicionamiento y fortaleza, pero también se pueden desencadenar lesiones musculares.
Tipos de lesiones musculares
* Desgarro. Se debe a un esfuerzo que excede las posibilidades del músculo para responder adecuadamente: las fibras se estiran más de lo que pueden y, como consecuencia, sufren una contracción rápida, violenta y dolorosa en cuanto se detiene la actividad física. Suele suceder por falta de calentamiento antes de practicar deporte, adoptar posiciones incómodas, levantar objetos pesados, entrenamiento excesivo y forzar a un músculo cansado o ya contracturado. En palabras simples, el desgarro es una rotura de la fibra muscular, ocasionada por una contracción o un esfuerzo brusco que sobrepasa la resistencia del músculo y lesiona las fibras musculares. Esta ruptura provoca un sangrado intramuscular que puede formar un hematoma y moretones en la zona afectada
* Contractura. Se produce porque los músculos se contraen en forma involuntaria y persistente, generando zonas de mayor dureza (nódulos) que se reconocen al tacto. Es dolorosa, aunque no reviste gravedad, y se debe a causas tan diversas como temperaturas extremas, esfuerzos físicos inusuales y estrés.
* Calambre. Es una contracción súbita, involuntaria y breve de las fibras musculares, que por lo general se relaciona con la deshidratación, mala circulación sanguínea o falta de minerales como sodio, potasio y magnesio. El calambre por lo general permite continuar con la actividad, elongación mediante. Es importante chequear si los calambres se repiten con asiduidad.
Características del desgarro muscular
En el desgarro se produce una pérdida de continuidad del tejido muscular o de fibras musculares y que va desde sólo dolor localizado, hasta presencia de dolor agudo. También puede ir acompañado de inflamación, hematoma, impotencia funcional y deformación estructural.
El desgarro lo podemos clasificar según su tamaño y las estructuras involucradas. Encontramos, por ejemplo, el desgarro miofacial, que sólo afecta la membrana que cubre el músculo y el fibrilar, que afecta la fibra muscular.
También lo podemos clasificar según la gravedad de la lesión, pudiendo identificar tres grupos: grado 1 o leve, cuando la persona experimenta una molestia ligera y su movilidad puede que no se vea afectada; grado 2 o moderado, cuando hay dolor al tacto, hinchazón y pérdida de movilidad; y grado 3 o grave, cuando al tacto se puede apreciar un defecto o hendidura en el músculo y el dolor y perdida de movimiento es mayor que en los casos anteriores.
Este tipo de lesión se produce generalmente en las extremidades inferiores y, con mayor frecuencia, en la parte posterior del muslo y pierna, músculos que conocemos como isquiotibiales y gemelos.
Prevención del desgarro
La mejor forma de prevenir el desgarro pasa por tener una buena condición atlética, un buen balance muscular y por realizar un buen calentamiento antes de hacer ejercicio, y al finalizar darle los minutos suficientes a un buen trabajo de elongación. A eso se suma, además, una buena alimentación e hidratación necesaria. Para quienes realizan actividad física en forma permanente, un buen manejo de las cargas de entrenamiento es fundamental.
¿Qué debo hacer frente a un desgarro?
Al momento de desgarrarse es importante detener la práctica deportiva de inmediato, aplicar frío en la zona afectada y elevar la extremidad. Una regla para no olvidarlo es RICE (reposo, hielo, compresión con una venda elástica y elevación). Luego, la persona debe ir al médico traumatólogo para que examine la lesión, y de ser necesario se pueden pedir estudios complementarios como ecografía o resonancia magnética.
Son muy importantes los cuidados que se tengan después de ocurrida la lesión, ya que el no cumplir con las indicaciones médicas puede provocar daños mayores. Por lo general los problemas se presentan al no cumplir con el tiempo de recuperación y se vuelve a realizar deporte, sin que el tejido esté completamente cicatrizado. En ese caso es posible que se produzca un desgarro mayor al que ya se tenía.
Rehabilitación
La recuperación dependerá de los plazos fisiológicos, que van desde una etapa hemorrágica, pasando por una fase inflamatoria, reparativa y de remodelación. Se comienza con reposo relativo, uso de analgésicos y relajantes musculares.
La Kinesiología es muy importante debido a que evita la generación de una cicatriz de mala calidad (fibrosa) que puede impedir el correcto funcionamiento muscular y hacer que el desgarro se repita.
Se utilizarán técnicas de fisioterapia para acelerar la recuperación, además de realizar actividades progresivas que apunten a recuperar lo antes posible las propiedades físicas y funcionales de la persona sin comprometer la buena reparación de los tejidos dañados.
Los plazos de retorno a la actividad dependerán de la severidad de la lesión, pueden ir de 10 días en el caso de un desgarro miofacial leve a 8 semanas producto de un desgarro grave.
La recidiva de los desgarros es probable si no se consiguen las propiedades elásticas después de generada la cicatriz y si no se logra un buen balance muscular.
Históricamente hemos definido la lateralidad como la dominancia de un hemicuerpo sobre el otro, con la consecuente preferencia de un miembro o segmento par del cuerpo por sobre su simétrico en las distintas tareas o actividades deportivas.
Actualmente estamos avanzando sobre un concepto superador de lateralidad, en el cual se diferencia la dominancia según los segmentos del cuerpo involucrados, no se reduce a definir la lateralidad global del sujeto según su dominancia manual, y más importante aún, nos ocupamos de la hemidominancia del órgano mas importante del cuerpo: el cerebro.
En aquel lugar del cuerpo humano en donde haya un par simétrico, habrá una dominancia. Esto aplica a manos, pies, piernas, caderas, hombros, oídos, ojos y, por supuesto, cerebro (hemisferios cerebrales). Esto traerá distintas consecuencias y características funcionales en la vida cotidiana y en la vida deportiva de los sujetos (fortalezas, debilidades, gestos) así como la hemidominancia cerebral nos aportara características emocionales y cognitivas, de nuevo, en la vida diaria y en el deporte.
La lateralización del ser humano tiene un componente genético y otro componente ambiental. Existe cierta controversia entre ambas teorías, creemos que conviven y coexisten ambas en mayor o menor medida. El mundo en general esta adaptado para diestros, por lo que más allá de un componente genético dominante del hemisferio izquierdo, la presión socioambiental a lateralizar hacia ese lado resulta en una mayoría de diestros del 75% de la población aproximadamente.
Evaluación
Lo primero que vamos a evaluar es el ojo dominante o director, es aquel que utilizamos para espiar por una cerradura, o con el que apuntaríamos con un rifle. El otro, el que nos es más fácil de guiñar, es el ojo periférico. Una vez que tenemos el ojo director, tendremos el hemisferio cerebral dominante, que va a ser el contrario. Ejemplo: ojo director derecho, hemisferio dominante izquierdo. La relación entre ojo director y mano hábil (o entre ojo y pierna, según el deporte) nos dará la lateralidad del sujeto cruzada u homogénea. Será homogéneo cuando su ojo director sea homolateral a su mano o pierna hábil (ojo derecho, mano derecha), en cambio si es heterolateral será cruzado (ojo derecho, mano izquierda).

Así continuaremos evaluando con distintas pruebas y preguntas la lateralidad de los segmentos (mano, hombros, cadera y piernas) y estableciendo la relación entre el ojo director y los distintos segmentos que nos interesen. Cabe destacar que la relación que mas nos interesa será la oculo-manual, y en deportes como el futbol la oculo-podal, si bien las dominancias a nivel de hombros y caderas nos aportarán datos importantes en cuanto a calidad y características en giros y desplazamientos.
Características motoras
La aplicación práctica en el campo motor será detectar patrones fuertes y débiles de movimientos y desplazamientos en un paciente o deportista, para tomar ventaja de ello, potenciarlo, y a su vez mejorar y disimular los puntos más flojos.
Para ejemplificar podemos marcar en tenis, los jugadores con lateralidad oculo-manual cruzada tendrán una ventaja en su golpe de derecha, ya que verán la pelota con su ojo director unos centímetros mas adelante, por lo que impactaran la pelota mas al frente, en menor tiempo y con mayor agresividad, mientras que del lado del revés, la verán unos centímetros mas atrás, con las dificultades que esto podría ocasionar. En el básquet, un jugador homogéneo tomara posiciones mas perfiladas a la hora de un lanzamiento, para alinear correctamente su hombro, su mano lanzadora y su ojo director, mientras que un cruzado, posiblemente elija posiciones de tiro más frontales.
Esto puede sernos útil no solamente para buscarle la vuelta a algún gesto técnico que no estuviera siendo eficiente, sino también para no corregir a niños o jóvenes sobre una técnica ortodoxa, cuando quizás ellos estén modificando ligeramente esa técnica, simplemente por un tema de lateralidad.
También podemos saber para qué lado arranca y frena mejor un jugador, como para potenciar esa fortaleza, y tratar de mejorar su lado inhábil para que no sea tan vulnerable, así como mejorar el salto o los cambios de dirección en dicho lado.
Características emocionales y cognitivas
Cuando hablamos de un hemisferio dominante, estamos hablando de porcentajes de dominancia. Puedo tener un 51% de dominancia de hemisferio izquierdo, o un 85%. En el caso de una dominancia muy marcada, veremos en su mayoría homogéneos, con su dominancia corporal y funcional claramente de un lado. Cuando la dominancia se acerca al 50% aparecen los llamados casos raros, en los cuales no solo están los cruzados oculo manuales, sino también los que tienen su mano hábil distinta a la pierna, o que utilizan una mano para comer, pero la otra para escribir. O se impulsan con una pierna, pero patean con la otra...quien no ha conocido un caso así? Esos casos de dominancia mixta o invertida son muy interesantes y presentan mucho campo y variantes de aplicación en los distintos deportes.
Lo mismo ocurre con las características emocionales y cognitivas, serán más o menos marcadas de acuerdo al porcentaje de dominancia del sujeto. ¿Cuáles son estas características? Veamos
Cerebro izquierdo:
Lado analítico Necesita explicación Buena concentración Cerebro racional Calculo exacto y planificación Mal manejo del stress Liderazgo
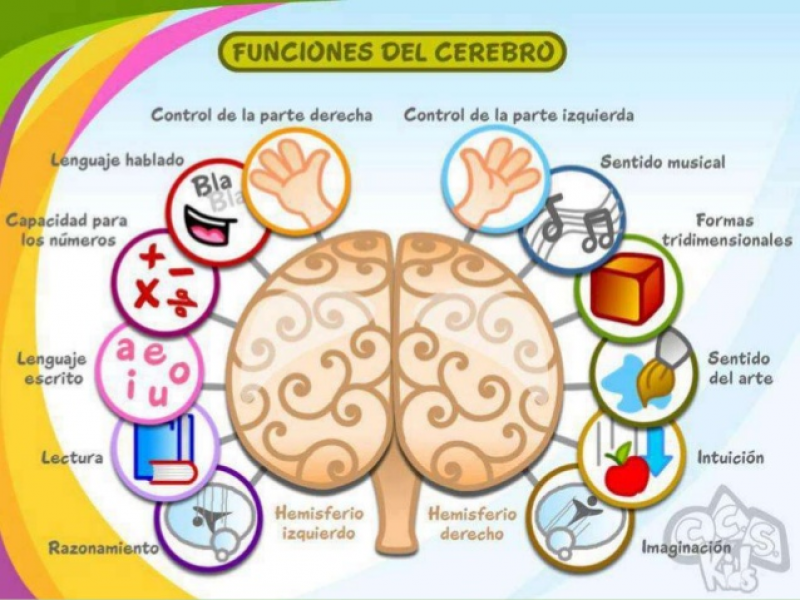
Cerebro derecho:
Lado emocional No quiere explicación, quiere hacer Mala concentración, dispersos Cerebro instintivo, de ejecución Calculo aproximado, arte, música Buen manejo del stress y la presión Bromistas, creativos, espontáneos
Por lo visto anteriormente los sujetos con dominancia cerebral izquierda, prevalecen entre los deportistas aplicados, ordenados, adeptos al entrenamiento la planificación y la perseverancia. Son los cerebrales en los deportes de conjunto, los líderes, los capitanes. Mientras que los individuos con dominancia cerebral derecha sobresalen por su talento, su espontaneidad y su creatividad, son mayoría en puestos con constantes situaciones de stress como los arqueros y delanteros en el futbol y hockey, y como los tiradores en básquet.
Por supuesto que todo se entrena, no solo las características motoras, sino también lo emocional y lo cognitivo. En este ultimo campo trabajamos mucho con rituales, que ayuden al deportista disperso a enfocarse en un plan y llevarlo adelante, mientras que con los demasiado estructurados y planificadores debemos trabajar en rituales y tareas que le bloqueen el pensamiento, para impedir ese exceso de conciencia que dificulta las tareas motoras.
Este es un campo aun en investigación y descubrimiento, que necesita mayor desarrollo, mayores experiencias y aplicaciones en distintas áreas y deportes, pero creemos que puede tener una rápida e inmediata aplicación, tanto en el consultorio, como en el campo deportivo, como así también en la vida personal, y que conociendo algunas de estas variables, podemos darle mas y mejores herramientas, tanto a nuestros pacientes, como a nuestros jugadores o a nuestros entrenadores, aquellos que trabajamos integrando equipos de trabajo como cuerpos técnicos o médicos, siempre intentando mejorar el nivel de atención, preparación y rendimiento de nuestros deportistas.
Lic. Agustín Brega
Lic. Kinesiología y Fisiatría (UBA)
Prof. Nac. de Educación Física (INEF)
Mail: agusbrega@yahoo.com
A nadie le gusta padecer una lesión, especialmente quienes utilizan su cuerpo como instrumento de trabajo, tal como ocurre en el deporte o en la danza, por ejemplo.
Al igual que un deportista, el bailarín necesita prevención y tratamiento especializado.
A lo largo de la vida profesional del bailarín se producen un gran número de lesiones que pueden condicionar de manera negativa y con mayor o menor intensidad el desarrollo intelectual y artístico de quienes las sufren.
La gran mayoría de lesiones son por movimiento repetitivo, falta de técnica e inadecuadas condiciones físicas o fatiga. Teniendo en cuenta que la mayoría de lesiones en la danza son por incorrecta técnica, suelos no adecuados, zapatilla mal adaptada, edad inadecuada para puntas, calentamiento insuficiente, entre otros, debemos pensar que si todo ello se tiene en cuenta las lesiones del bailarín serían mínimas.
Tipos de lesiones comunes del bailarín:
Lesiones del muslo: Contusión muscular, Rotura fibrilar.
Lesiones de rodilla: Lesiones meniscales, Lesiones ligamentosas, Lesiones rotulianas
Lesiones de tobillo: Lesiones ligamentosas, Lesiones tendinosas.
Lesiones del pie: Dolor en el talón o talalgia, Fractura del 5º metatarsiano, Fascitis plantar, Metatarsalgias, Deformación de la articulación del dedo gordo del pie.
En un principio, para poder prevenir este gran número de lesiones, sería necesario una serie de evaluaciones y adaptaciones músculo-esqueléticas para evitar posibles trastornos esqueléticos y desviaciones de espalda.
Pero hay que tener en cuenta otros tipos de prevención de lesiones a la hora de practicar la danza como son los vendajes o taping. Nos referimos a un vendaje funcional preventivo que permite la máxima libertad posible de movimiento articular de manera que limite solamente el movimiento que sea doloroso, o reduciendo la inestabilidad.
Si el bailarín es mayor, tenemos que tener en cuenta el desgaste o degeneración del cartílago articular entre otros problemas, como también errores de técnica, calzado adecuado, nivel de elasticidad, fuerza, propiocepción y alineamiento o postura.
Otro aspecto a tener en cuenta para las lesiones de los bailarines es su alimentación ya que los bailarines profesionales tienden a estar más desnutridos que cualquier otro atleta y esto hace que la recuperación de las lesiones sea más lenta y difícil. Para ello sería necesario una alimentación más equilibrada o que contenga suplementos nutricionales de minerales (hierro, calcio, magnesio, potasio ), vitaminas (C, E, B.), proteínas y aminoácidos.
La danza es una actividad física y deportiva igual de completa que muchos otros deportes y por ello implica riesgos similares al de cualquier otra, añadiendo las aptitudes técnicas que son necesarias para una práctica completa y satisfactoria.
La fascia plantar es una estructura fibrosa muy parecida a un tendón, que tiene el poder de absorber el impacto y proteger los huesos del pie. Está unida a los músculos y los ligamentos del pie. Al caminar o correr, la planta del pie distribuye el peso del cuerpo y absorbe los impactos en varios puntos de la fascia, uno de ellos ubicado en el hueso del talón. El impacto repetitivo puede desencadenar un proceso inflamatorio y con el correr del tiempo hacer que pierda su elasticidad y se convierta en una especie de cuerda que no se estira muy bien. Su sobrecarga puede provocar desgarros en su inserción posterior con inflamación de los tejidos que la rodean incluyendo el hueso.
La fascia plantar está diseñada para soportar una cantidad relativamente pequeña de presión, siendo el resto de músculos de los pies los encargados de administrar la mayor parte de la carga que llega a ellos. Cuando esos músculos no funcionan correctamente, la carga se transfiere a la fascia plantar.

- Problemas con el arco del pie (tanto pie plano como arco plantar alto).
- Correr largas distancias, especialmente correr cuesta abajo o sobre superficies desiguales.
- Aumento repentino de peso u obesidad.
- Debilidad en los músculos del pie.
- Primer dedo del pie (dedo gordo) débil y/o desalineado.
- Gemelos y sóleos acortados.
- Fascia plantar tensa.
- Zapatillas con soporte de arco deficiente o suelas blandas.
- Mala técnica de carrera.
Es una de las lesiones más frecuentes del corredores de calle y trail. Se observa tanto en hombres como en mujeres y casi siempre afecta entre los 40 y 70 años. Es una de las dolencias ortopédicas más comunes relacionadas con el pie. Con frecuencia, se piensa que la fascitis plantar es causada por un espolón en el talón, pero las investigaciones han determinado que esto no es así. En las radiografías, se observan espolones en el talón en personas con y sin fascitis plantar.

La queja más común es el dolor y la rigidez en la parte inferior del talón. El dolor puede ser sordo o agudo. La planta del pie también puede doler o arder.
El dolor generalmente es peor a la mañana cuando se dan los primeros pasos, después de pararse o sentarse, al subir escalas y después de actividad intensa. Se puede desarrollar de manera lenta con el tiempo o repentinamente después de una actividad intensa.
- Masaje de descarga de los músculos cortos del pie y de toda la planta, con amasamientos nudillares y fricciones cortas longitudinales.-
- Masaje transverso profundo en la inserción del calcáneo, según la técnica de Cyriax.
- Electroterapia antiinflamatoria y ultrasonido.
- Estiramientos de los músculos cortos del pie y largos de la pierna (músculo pedio, músculos tibiales y tríceps sural).
- Relajación de toda la cadena flexora (principalmente el gemelo).
- Aplicación de hielo después de correr y al terminar el día.
- Dosificar cargas de entrenamiento y corregir técnicas de carrera.
- Vendaje funcional tipo taping para evitar la inflamación por repetidos impactos.
- Talonera de descarga o plantillas.
La postura tienen gran trascendencia en la aparición de patologías de las cervicales. Cualquier posición mantenida durante largo tiempo resulta perjudicial para los músculos y las vértebras del cuello; por ello, debemos evitar permanecer en la misma pose de manera prolongada e impedir que se acumule tensión en dichas zonas.
Hay que recordar que existen trabajos y actividades (trabajos de oficina, conductores, amas de casa... ) que obligan de forma permanente a forzar la musculatura del cuello.
Causas del dolor cervical:
La salud y el buen funcionamiento de toda la columna vertebral depende de varias causas, como una dieta de calidad, ejercitación, correcta postura y cuestiones emocionales.
Sin embargo, un dolor cervical se produce cuando:
- Hay algún movimiento brusco de cuello o cabeza, como cuando se realiza algún ejercicio físico sin calentamiento previo.
- Se tiene una mala postura corporal, encorvamiento de los hombros y espalda superior. Esta postura provoca que las vértebras estén soportando demasiado peso, llegando a cansarse y a producir dolor.
- Se acumula exceso de tensión, la cual puede llegar a concentrarse en esta zona con gran facilidad.
- Vida sedentaria.
- Estar mucho tiempo sentado, con una mala postura mantenida de forma prolongada.
- La artrosis cervical.
- Obesidad.
- Debilidad muscular.
- Problemas de depresión, ansiedad, estrés, etc.
Una mejor postura
Es básica para mantener la salud de la columna cervical. Es necesario que vigiles constantemente tu postura, tratando de no encorvar la espalda ni flexionar el cuello hacia delante o dejar caer los hombros hacia el frente, pues todo esto crea mucha tensión y fatiga muscular.
El factor emocional
El dolor cervical es común cuando hay una falta de comprensión emocional, lo cual provoca que las cervicales y el cuello, que se encuentran en una zona muy sensible ya que es la zona de ataque del cuerpo, se acumule gran tensión debido a la resistencia que impone el no saber que hacer con sentimientos como la ira, el miedo, la ansiedad, etc. El exceso de control emocional puede generar gran carga energética en esta zona, tensando severamente los discos intervertebrales y la musculatura correspondiente a esta zona. El resultado será un dolor fuerte de cuello.
Ejercitación para las Cervicales
- Es necesario -además de realizar 30 minutos de ejercicio al día, como correr, nadar, andar en bici, practicar yoga, etc.- dedicar unos minutos a estirar y fortalecer la zona del cuello.
Para esto, basta que realices giros suaves de tu cabeza de un lado hacia el otro, tratando de empujar tu cabeza con tu mano colocada en tu barbilla, deteniendo el movimiento unos segundos cuando sientas el tirón en el cuello, sin lastimarte.
- También es buen ejercicio agachar la cabeza tratando de tocar con tu barbilla tu pecho y empujando suavemente tu cabeza con tus manos, sintiendo como se estiran tus cervicales.
- Y por último, move tu cuello suavemente en varias veces en distintas direcciones. Una variación de este ejercicio es levantar los brazos y empujarlos hacia atrás mientras moves el cuello.
El llamado codo de tenista corresponde a una alteración de la inserción de los tendones extensores de la muñeca en una prominencia ósea del extremo distal del húmero llamado Epicondilo y del cual nace el nombre técnico de Epicondilitis, con el cual también se conoce a esta lesión.
Cuando se usan estos músculos extensores de muñeca una y otra vez, se producen pequeñas micro lesiones en el tendón. Con el tiempo esto lleva a que se presente irritación y dolor en la zona señalada anteriormente, cualquier actividad que involucre la torsión repetitiva de la muñeca puede llevar a esta lesión.
Más allá de ser una lesión común en tenistas existen profesiones, que debido a la repetición de un gesto en concreto, son más propensas a padecer Epicondilitis como pueden ser pintores, mecánicos, obreros o personas que están durante horas con el mouse.
Al realizar un esfuerzo repetitivo con los músculos extensores se produce fatiga muscular lo que lleva a aumentar la tensión en los tendones, y en estos casos, en la inserción de ellos produciendo un daño estructural de las fibras tendinosas.
Tenis
En el tenis se produce con gran frecuencia, llegando a presentarse entre un 35% a 50% de los jugadores, tanto a nivel amateur como competitivo y es diferente según el nivel de tenis que se tenga. En los jugadores amateur se produce por falla de técnica y en los profesionales por cargas excesivas.
El principal factor que ocasiona esta lesión es la repetición de un gesto en concreto. A lo largo de un partido estamos continuamente repitiendo una serie de golpes, siendo el golpe de revés el que mayor hincapié hace sobre la musculatura del antebrazo.
Una mala técnica en la ejecución del revés es la causante de esas pequeñas micro lesiones en el tendón y, por consiguiente, la inflamación del mismo. A la hora de ejecutarlo tenemos que tener en cuenta una serie de putos que nos evitará padecer la lesión:
- Un error común en principiantes es no mover los pies y golpear de frente. Al comenzar a jugar al tenis uno tienda a pegar de frente siendo de costado la posición correcta para impactar la pelota.
- A la hora de pegar es frecuente ver a jugadores que no separan el brazo del tronco, realizando el golpe con el brazo flexionado, ocasionando así la sobrecarga de la musculatura externa del codo.
- En los jugadores amateurs se produce la lesión al realizar el golpe de revés sin lograr mantener la muñeca fija, se realiza una ligera hiperextensión de ella con la consiguiente sobrecarga de los extensores que se insertan en el codo.
En los profesionales se produce luego del saque, en la desaceleración.
A estas causas hay que sumarle desbalances musculares, mala condición física y poca rotación de tronco. Otro punto a tener en cuenta es el peso de la raqueta, si el peso es menor el antebrazo y el codo absorben la energía procedente de la raqueta, energía que debería ser absorbida por una raqueta con la masa suficiente. Tenemos que buscar una raqueta equilibrada en relación a nuestras características físicas y en base a nuestro tipo de juego.
De forma general, en toda Epicondilitis puede notarse dolor al agarrar objetos, falta de fuerza en el antebrazo, dolor a la presión en el codo en los puntos de inserción de los tendones e impotencia funcional a la hora de apretar la mano a otra persona.
Prevención y tratamiento
El mejor tratamiento de esta lesión es la prevención, por lo cual es importante corregir los defectos técnicos, realizar una preparación física adecuada al deporte, realizar elongaciones específicas de los extensores y flexores sobre todo al jugar más de lo habitual. Colocar hielo local frente a mínimas molestias y si estas persisten consultar a un especialista ya que hay una directa correlación entre la precocidad del diagnóstico con el tratamiento y una pronta recuperación de la lesión.
El manejo de esta lesión es médico kinésico en cerca de un 90%, reservándose la cirugía para los casos rebeldes.
El tratamiento de estas lesiones se inicia con la suspensión de la actividad física o movimientos repetitivos que intervinieron en su génesis, no siendo necesario el reposo absoluto.